
PENDAHULUAN
Menurut American Diabetes Association (ADA) 2010, Diabetes Melitus (DM) merupakan suatu kelompok penyakit metabolik dengan karakteristik hiperglikemia yang terjadi karena kelainan sekresi insulin, kerja insulin atau kedua-duanya.
Epidemiologi
Prevalensi DM tipe 2 pada bangsa klit putih berkisar antara 3%-6% dari jumlah penduduk dewasanya. Di Singapura, frekuensi diabetes meningkat cepat dalam 10 tahun terakhir. Di Amerika Serikat, penderita diabetes meningkat dari 6.536.163 jiwa di tahun 1990 menjadi 20.676.427 jiwa di tahun 2010. Di Indonesia, kekerapan diabetes berkisar antara 1,4%-1,6%, kecuali di beberapa tempat yaitu di Pekajangan 2,3% dan di Manado 6%.
Diagnosis
Diagnosis klinis DM ditegakkan bila ada gejala khas DM berupa poliuria, polidipsia, polifagia dan penurunan berat badan yang tidak dapat dijelaskan penyebabnya. Jika terdapat gejala khas dan pemeriksaan Glukosa Darah Sewaktu (GDS) ≥ 200 mg/dl diagnosis DM sudah dapat ditegakkan. Hasil pemeriksaan Glukosa Darah Puasa (GDP) ≥ 126 mg/dl juga dapat digunakan untuk pedoman diagnosis DM.
Untuk pasien tanpa gejala khas DM, hasil pemeriksaan glukosa darah abnormal satu kali saja belum cukup kuat untuk menegakkan diagnosis DM. Diperlukan investigasi lebih lanjut yaitu GDP ≥ 126 mg/dl, GDS ≥ 200 mg/dl pada hari yang lain atau hasil Tes Toleransi Glukosa Oral (TTGO) ≥ 200 mg/dl. Alur penegakkan diagnosis DM dapat dilihat pada skema di gambar 1.
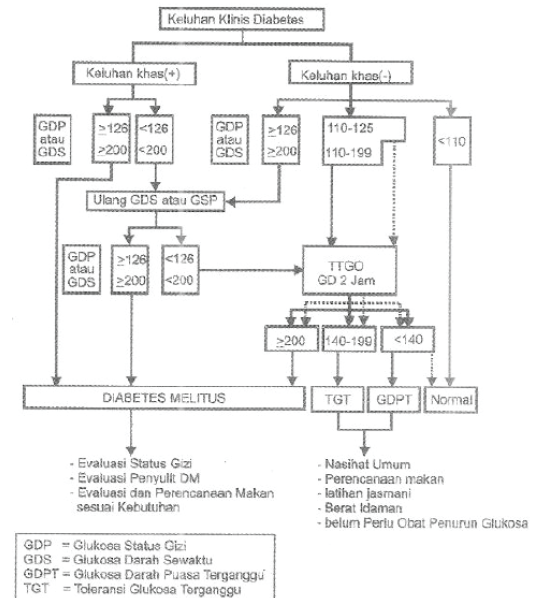
Gambar 1. Langkah diagnostik Diabetes Mellitus
(DM) dan gangguan toleransi glukosa (GTG)
Klasifikasi
Klasifikasi etiologis DM menurut American Diabetes Association 2010 (ADA 2010), dibagi dalam 4 jenis yaitu:
- Diabetes Melitus Tipe 1 atau Insulin Dependent Diabetes Mellitus/IDDM
DM tipe 1 terjadi karena adanya destruksi sel beta pankreas karena sebab autoimun. Pada DM tipe ini terdapat sedikit atau tidak sama sekali sekresi insulin dapat ditentukan dengan level protein c-peptida yang jumlahnya sedikit atau tidak terdeteksi sama sekali. Manifestasi klinik pertama dari penyakit ini adalah ketoasidosis.
- Diabetes Melitus Tipe 2 atau Insulin Non-dependent Diabetes Mellitus/NIDDM
Pada penderita DM tipe ini terjadi hiperinsulinemia tetapi insulin tidak bisa membawa glukosa masuk ke dalam jaringan karena terjadi resistensi insulin yang merupakan turunnya kemampuan insulin untuk merangsang pengambilan glukosa oleh jaringan perifer dan untuk menghambat produksi glukosa oleh hati. Oleh karena terjadinya resistensi insulin (reseptor insulin sudah tidak aktif karena dianggap kadarnya masih tinggi dalam darah) akan mengakibatkan defisiensi relatif insulin. Hal tersebut dapat mengakibatkan berkurangnya sekresi insulin pada adanya glukosa bersama bahan sekresi insulin lain sehingga sel beta pankreas akan mengalami desensitisasi terhadap adanya glukosa. Onset DM tipe ini terjadi perlahan-lahan karena itu gejalanya asimtomatik. Adanya resistensi yang terjadi perlahan-lahan akan mengakibatkan sensitivitas reseptor akan glukosa berkurang. DM tipe ini sering terdiagnosis setelah terjadi komplikasi.
- Diabetes Melitus Tipe Lain
DM tipe ini terjadi karena etiologi lain, misalnya pada defek genetik fungsi sel beta, defek genetik kerja insulin, penyakit eksokrin pankreas, penyakit metabolik endokrin lain, iatrogenik, infeksi virus, penyakit autoimun dan kelainan genetik lain. Penyebab terjadinya DM tipe lain dapat dilihat pada tabel 1.
- Diabetes Melitus Gestasional
DM tipe ini terjadi selama masa kehamilan, dimana intoleransi glukosa didapati pertama kali pada masa kehamilan, biasanya pada trimester kedua dan ketiga. DM gestasional berhubungan dengan meningkatnya komplikasi perinatal. Penderita DM gestasional memiliki risiko lebih besar untuk menderita DM yang menetap dalam jangka waktu 5-10 tahun setelah melahirkan.
Tabel 1. Klasifikasi DM Menurut ADA Tahun 2010

KOMPLIKASI
Pada DM yang tidak terkendali dapat terjadi komplikasi metabolik akut maupun komplikasi vaskuler kronik, baik mikroangiopati maupun makroangiopati. Di Amerika Serikat, DM merupakan penyebab utama dari end-stage renal disease (ESRD), nontraumatic lowering amputation, dan adult blindness.
Sejak ditemukan banyak obat untuk menurunkan glukosa darah, terutama setelah ditemukannya insulin, angka kematian penderita diabetes akibat komplikasi akut bisa menurun drastis. Kelangsungan hidup penderita diabetes lebih panjang dan diabetes dapat dikontrol lebih lama. Komplikasi kronis yang dapat terjadi akibat diabetes yang tidak terkendali adalah:
- Kerusakan saraf (Neuropati)
Sistem saraf tubuh kita terdiri dari susunan saraf pusat, yaitu otak dan sumsum tulang belakang, susunan saraf perifer di otot, kulit, dan organ lain, serta susunan saraf otonom yang mengatur otot polos di jantung dan saluran cerna. Hal ini biasanya terjadi setelah glukosa darah terustinggi, tidak terkontrol dengan baik, dan berlangsung sampai 10 tahun atau lebih. Apabila glukosa darah berhasil diturunkan menjadi normal, terkadang perbaikan saraf bisa terjadi. Namun bila dalam jangka yang lama glukosa darah tidak berhasil diturunkan menjadi normal maka akan melemahkan dan merusak dinding pembuluh darah kapiler yang memberi makan ke saraf sehingga terjadi kerusakan saraf yang disebut neuropati diabetik (diabetic neuropathy). Neuropati diabetik dapat mengakibatkan saraf tidak bisa mengirim atau menghantar pesan-pesan rangsangan impuls saraf, salah kirim atau terlambat kirim. Tergantung dari berat ringannya kerusakan saraf dan saraf mana yang terkena. Prevalensi Neuropati pada pasien DM tipe 1 pada populasi klinik berkisar 3% s/d 65.8% dan dalam penelitian pada populasi berkisar 12.8% s/d 54%. Sedangkan pada pasien DM tipe 2 prevalensi neuropati pada populasi klinik berkisar 7.6% s/d 68.0% dan dalam penelitian pada populasi berkisar 13.1% s/d 45.0%.
- Kerusakan ginjal (Nefropati)
Ginjal manusia terdiri dari dua juta nefron dan berjuta-juta pembuluh darah kecil yang disebut kapiler. Kapiler ini berfungsi sebagai saringan darah. Bahan yang tidak berguna bagi tubuh akan dibuang ke urin atau kencing. Ginjal bekerja selama 24 jam sehari untuk membersihkan darah dari racun yang masuk ke dan yang dibentuk oleh tubuh. Bila ada nefropati atau kerusakan ginjal, racun tidak dapat dikeluarkan, sedangkan protein yang seharusnya dipertahankan ginjal bocor ke luar. Semakin lama seseorang terkena diabetes dan makin lama terkena tekanan darah tinggi, maka penderita makin mudah mengalami kerusakan ginjal. Gangguan ginjal pada penderita diabetes juga terkait dengan neuropathy atau kerusakan saraf.
Prevalensi mikroalbuminuria dengan penyakit DM tipe 1 berkisar 4.3% s/d 37.6% pada populasi klinis dan 12.3% s/d 27.2% dalam penelitian pada populasi. Sedangkan pada pasien DM tipe 2 prevalensi mikroalbuminuria pada populasi klinik berkisar 2.5% s/d 57.0% dan dalam penelitian pada populasi berkisar 18.9% s/d 42.1%. Prevalensi overt nephropathy dengan penyakit DM tipe 1 berkisar 0.7% s/d 27% pada populasi klinis dan 0.3% s/d 24% dalam penelitian pada populasi. Sedangkan pada pasien DM tipe 2 prevalensi overt nephropathy pada populasi klinik berkisar 5.4% s/d 20.0% dan dalam penelitian pada populasi berkisar 9.2% s/d 32.9%.
- Kerusakan mata (Retinopati)
Penyakit diabetes bisa merusak mata penderitanya dan menjadipenyebab utama kebutaan. Ada tiga penyakit utama pada mata yang disebabkan oleh diabetes, yaitu: 1) retinopati, retina mendapatkan makanan dari banyak pembuluh darah kapiler yang sangat kecil. Glukosa darah yang tinggi bisa merusak pembuluh darah retina; 2) katarak, lensa yang biasanya jernih bening dan transparan menjadi keruh sehingga menghambat masuknya sinar dan makin diperparah dengan adanya glukosa darah yang tinggi; dan 3) glaukoma, terjadi peningkatan tekanan dalam bola mata sehingga merusak saraf mata. Prevalensi retinopati dengan penyakit DM tipe 1 berkisar 10.8% s/d 60.0% pada polpulasi klinik dan 14.5% s/d 79.0% dalam penelitian pada populasi. Sedangkan pada pasien DM tipe 2 prevalensi retinopati pada populasi klinik berkisar 10.6% s/d 47.3% dan dalam penelitian pada populasi berkisar 10.1% s/d 55.0%.
- Penyakit jantung koroner (PJK)
Diabetes merusak dinding pembuluh darah yang menyebabkan penumpukan lemak di dinding yang rusak dan menyempitkan pembuluh darah. Akibatnya suplai darah ke otot jantung berkurang dan tekanan darah meningkat, sehingga kematian mendadak bisa terjadi.
Prevalensi Penyakit jantung koroner dengan penyakit DM (baik tipe 1 dan 2) berkisar 1.0% s/d 25.2% pada polpulasi klinik dan 1.8% s/d 43.4% dalam penelitian pada populasi. Lima puluh persen dari prevalensi penyakit jantung koroner berkisar 0.5% s/d 8.7% dengan Diabetes tipe 1 dan berkisar 9.8% s/d 22.3% dengan Diabetes tipe 2.
- Stroke
Prevalensi stroke dengan penyakit DM (baik tipe 1 dan 2) berkisar 1.0% s/d 11.3% pada populasi klinik dan 2.8% s/d 12.5% dalam penelitian pada populasi. Lima puluh persen dari prevalensi stroke berkisar 0.5% and 4.3% dengan Diabetes tipe 1 dan berkisar 4.1% and 6.7% dengan Diabetes tipe 2.
- Hipertensi
Hipertensi atau tekanan darah tinggi jarang menimbulkan keluhanyang dramatis seperti kerusakan mata atau kerusakan ginjal. Namun, harus diingat hipertensi dapat memicu terjadinya serangan jantung, retinopati, kerusakan ginjal, atau stroke. Risiko serangan jantung dan stroke menjadi dua kali lipat apabila penderita diabetes juga terkena hipertensi.
- Penyakit pembuluh darah perifer
Kerusakan pembuluh darah di perifer atau di tangan dan kaki, yang dinamakan Peripheral Vascular Disease (PVD), dapat terjadi lebih dini dan prosesnya lebih cepat pada penderita diabetes daripada orang yang tidak mendertita diabetes. Denyut pembuluh darah di kaki terasa lemah atau tidak terasa sama sekali. Bila diabetes berlangsung selama 10 tahun lebih, sepertiga pria dan wanita dapat mengalami kelainan ini. Dan apabila ditemukan PVD disamping diikuti gangguan saraf atau neuropati dan infeksi atau luka yang sukar sembuh, pasien biasanya sudah mengalami penyempitan pada pembuluh darah jantung.
- Gangguan pada hati
Banyak orang beranggapan bahwa bila penderita diabetes tidak makan gula bisa bisa mengalami kerusakan hati (liver). Anggapan ini keliru. Hati bisa terganggu akibat penyakit diabetes itu sendiri. Dibandingkan orang yang tidak menderita diabetes, penderita diabetes lebih mudah terserang infeksi virus hepatitis B atau hepatitis C. Oleh karena itu, penderita diabetes harus menjauhi orang yang sakit hepatitis karena mudah
tertular dan memerlukan vaksinasi untuk pencegahan hepatitis. Hepatitis kronis dan sirosis hati (liver cirrhosis) juga mudah terjadi karena infeksi atau radang hati yang lama atau berulang. Gangguan hati yang sering ditemukan pada penderita diabetes adalah perlemakan hati atau fatty liver, biasanya (hampir 50%) pada penderita diabetes tipe 2 dan gemuk. Kelainan ini jangan dibiarkan karena bisa merupakan pertanda adanya penimbunan lemak di jaringan tubuh lainnya.
- Penyakit paru
Pasien diabetes lebih mudah terserang infeksi tuberkulosis paru dibandingkan orang biasa, sekalipun penderita bergizi baik dan secara sosioekonomi cukup. Diabetes memperberat infeksi paru, demikian pula sakit paru akan menaikkan glukosa darah.
- Gangguan saluran cerna
Gangguan saluran cerna pada penderita diabetes disebabkan karena kontrol glukosa darah yang tidak baik, serta gangguan saraf otonom yang mengenai saluran pencernaan. Gangguan ini dimulai dari rongga mulut yang mudah terkena infeksi, gangguan rasa pengecapan sehingga mengurangi nafsu makan, sampai pada akar gigi yang mudah terserang infeksi, dan gigi menjadi mudah tanggal serta pertumbuhan menjadi tidak rata. Rasa sebah, mual, bahkan muntah dan diare juga bisa terjadi. Ini adalah akibat dari gangguan saraf otonom pada lambung dan usus. Keluhan gangguan saluran makan bisa juga timbul akibat pemakaian obat- obatan yang diminum.
- Infeksi
Glukosa darah yang tinggi mengganggu fungsi kekebalan tubuh dalam menghadapi masuknya virus atau kuman sehingga penderita diabetes mudah terkena infeksi. Tempat yang mudah mengalami infeksi adalah mulut, gusi, paru-paru, kulit, kaki, kandung kemih dan alat kelamin. Kadar glukosa darah yang tinggi juga merusak sistem saraf sehingga mengurangi kepekaan penderita terhadap adanya infeksi.
PENATALAKSANAAN
Karena banyaknya komplikasi kronik yang dapat terjadi pada DM tipe-2, dan sebagian besar mengenai organ vital yang dapat fatal, maka tatalaksana DM tipe-2 memerlukan terapi agresif untuk mencapai kendali glikemik dan kendali faktor risiko kardiovaskular. Dalam Konsensus Pengelolaan dan Pencegahan DM tipe 2 di Indonesia 2011, penatalaksanaan dan pengelolaan DM dititik beratkan pada 4 pilar penatalaksanaan DM, yaitu: edukasi, terapi gizi medis, latihan jasmani dan intervensi farmakologis.
- Edukasi
Tim kesehatan mendampingi pasien dalam perubahan perilaku sehat yang memerlukan partisipasi aktif dari pasien dan keluarga pasien. Upaya edukasi dilakukan secara komphrehensif dan berupaya meningkatkan motivasi pasien untuk memiliki perilaku sehat.
Tujuan dari edukasi diabetes adalah mendukung usaha pasien penyandang diabetes untuk mengerti perjalanan alami penyakitnya dan pengelolaannya, mengenali masalah kesehatan/komplikasi yang mungkin timbul secara dini/saat masih reversible, ketaatan perilaku pemantauan dan pengelolaan penyakit secara mandiri, dan perubahan perilaku/kebiasaan kesehatan yang diperlukan.
Edukasi pada penyandang diabetes meliputi pemantauan glukosa mandiri, perawatan kaki, ketaatan pengunaan obat-obatan, berhenti merokok, meningkatkan aktifitas fisik, dan mengurangi asupan kalori dan diet tinggi lemak.
- Terapi Gizi Medis
Prinsip pengaturan makan pada penyandang diabetes yaitu makanan yang seimbang, sesuai dengan kebutuhan kalori masing-masing individu, dengan memperhatikan keteraturan jadwal makan, jenis dan jumlah makanan. Komposisi makanan yang dianjurkan terdiri dari karbohidrat 45%-65%, lemak 20%-25%, protein 10%-20%, Natrium kurang dari 3g, dan diet cukup serat sekitar 25g/hari.
- Latihan Jasmani
Latihan jasmani secara teratur 3-4 kali seminggu, masing-masing selama kurang lebih 30 menit. Latihan jasmani dianjurkan yang bersifat aerobik seperti berjalan santai, jogging, bersepeda dan berenang. Latihan jasmani selain untuk menjaga kebugaran juga dapat menurunkan berat badan dan meningkatkan sensitifitas insulin.
- Intervensi Farmakologis
Terapi farmakologis diberikan bersama dengan peningkatan pengetahuan pasien, pengaturan makan dan latihan jasmani. Terapi farmakologis terdiri dari obat oral dan bentuk suntikan. Obat yang saat ini ada antara lain:
OBAT HIPOGLIKEMIK ORAL (OHO)
Pemicu sekresi insulin:
- Sulfonilurea
- Efek utama meningkatkan sekresi insulin oleh sel beta pankreas
- Pilihan utama untuk pasien berat badan normal atau kurang
- Sulfonilurea kerja panjang tidak dianjurkan pada orang tua, gangguan faal hati dan ginjal serta malnutrisi
- Glinid
- Terdiri dari repaglinid dan nateglinid
- Cara kerja sama dengan sulfonilurea, namun lebih ditekankan pada sekresi insulin fase pertama.
- Obat ini baik untuk mengatasi hiperglikemia postprandial
Peningkat sensitivitas insulin:
- Biguanid
- Zolongan biguanid yang paling banyak digunakan adalah Metformin.
- Metformin menurunkan glukosa darah melalui pengaruhnya terhadap kerja insulin pada tingkat seluler, distal reseptor insulin, dan menurunkan produksi glukosa hati.
- Metformin merupakan pilihan utama untuk penderita diabetes gemuk, disertai dislipidemia, dan disertai resistensi insulin.
- Tiazolidindion
- Menurunkan resistensi insulin dengan meningkatkan jumlah protein pengangkut glukosa sehingga meningkatkan ambilan glukosa perifer.
- Tiazolidindion dikontraindikasikan pada gagal jantung karena meningkatkan retensi cairan.
Penghambat glukoneogenesis:
Biguanid (Metformin).
- Selain menurunkan resistensi insulin, Metformin juga mengurangi produksi glukosa hati.
- Metformin dikontraindikasikan pada gangguan fungsi ginjal dengan kreatinin serum >1,5 mg/ dL, gangguan fungsi hati, serta pasien dengan kecenderungan hipoksemia seperti pada sepsis
- Metformin tidak mempunyai efek samping hipoglikemia seperti golongan sulfonylurea.
- Metformin mempunyai efek samping pada saluran cerna (mual) namun bisa diatasi dengan pemberian sesudah makan.
Penghambat glukosidase alfa :
Acarbose
- Bekerja dengan mengurangi absorbsi glukosa di usus halus.
- Acarbose juga tidak mempunyai efek samping hipoglikemia seperti golongan sulfonilurea.
- Acarbose mempunyai efek samping pada saluran cerna yaitu kembung dan flatulens.
- Penghambat dipeptidyl peptidase-4 (DPP-4) Glucagon-like peptide-1 (GLP-1) merupakan suatu hormone peptide yang dihasilkan oleh sel L di mukosa usus. Peptida ini disekresi bila ada makanan yang masuk. GLP-1 merupakan perangsang kuat bagi insulin dan penghambat glukagon. Namun GLP-1 secara cepat diubah menjadi metabolit yang tidak aktif oleh enzim DPP-4. Penghambat DPP-4 dapat meningkatkan penglepasan insulin dan menghambat penglepasan glukagon.
OBAT SUNTIKAN
Insulin
- Insulin kerja cepat
- Insulin kerja pendek
- Insulin kerja menengah
- Insulin kerja panjang
- Insulin campuran tetap
Agonis GLP-1/incretin mimetik
- Bekerja sebagai perangsang penglepasan insulin tanpa menimbulkan hipoglikemia, dan menghambat penglepasan glukagon
- Tidak meningkatkan berat badan seperti insulin dan sulfonilurea
- Efek samping antara lain gangguan saluran cerna seperti mual muntah
Dengan memahami 4 pilar tata laksana DM tipe 2 ini, maka dapat dipahami bahwa yang menjadi dasar utama adalah gaya hidup sehat (GHS). Semua pengobatan DM tipe 2 diawali dengan GHS yang terdiri dari edukasi yang terus menerus, mengikuti petunjuk pengaturan makan secara konsisten, dan melakukan latihan jasmani secara teratur. Sebagian penderita DM tipe 2 dapat terkendali kadar glukosa darahnya dengan menjalankan GHS ini. Bila dengan GHS glukosa darah belum terkendali, maka diberikan monoterapi OHO.
Pemberian OHO dimulai dengan dosis kecil dan ditingkatkan secara bertahap sesuai dengan respons kadar glukosa darah. Pemberian OHO berbeda-beda tergantung jenisnya. Sulfonilurea diberikan 15-30 menit sebelum makan. Glinid diberikan sesaat sebelum makan. Metformin bisa diberikan sebelum/sesaat/sesudah makan. Acarbose diberikan bersama makan suapan pertama. Tiazolidindion tidak bergantung pada jadwal makan, DPP-4 inhibitor dapat diberikan saat makan atau sebelum makan.
Bila dengan GHS dan monoterapi OHO glukosa darah belum terkendali maka diberikan kombinasi 2 OHO. Untuk terapi kombinasi harus dipilih 2 OHO yang cara kerja berbeda, misalnya golongan sulfonilurea dan metformin. Bila dengan GHS dan kombinasi terapi 2 OHO glukosa darah belum terkendali maka ada 2 pilihan yaitu yang pertama GHS dan kombinasi terapi 3 OHO atau GHS dan kombinasi terapi 2 OHO bersama insulin basal. Yang dimaksud dengan insulin basal adalah insulin kerja menengah atau kerja panjang, yang diberikan malam hari menjelang tidur.
Bila dengan cara diatas glukosa darah terap tidak terkendali maka pemberian OHO dihentikan, dan terapi beralih kepada insulin intensif. Pada terapi insulin ini diberikan kombinasi insulin basal untuk mengendalikan glukosa darah puasa, dan insulin kerja cepat atau kerja pendek untuk mengendalikan glukosa darah prandial. Kombinasi insulin basal dan prandial ini berbentuk basal bolus yang terdiri dari 1 x basal dan 3 x prandial. Algoritma tata laksana selengkapnya dapat dilihat pada gambar 2. Tes hemoglobin terglikosilasi (disingkat A1c), merupakan cara yang digunakan untuk menilai efek perubahan terapi 8-12 minggu sebelumnya. Pemeriksaan ini dianjurkan setiap 3 bulan, atau minimal 2 kali setahun. Gambar 3 menunjukkan panduan tatalaksana berdasarkan hasil A1c.
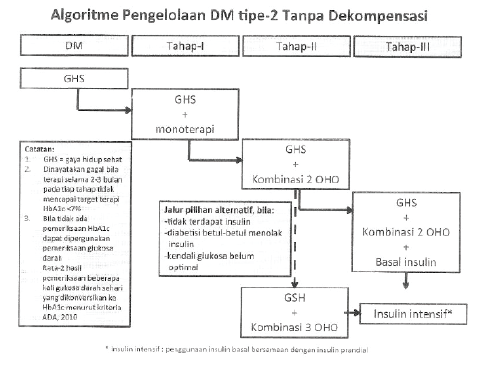
Gambar 2. Algoritma Pengelolaan DM Tipe 2 Tanpa Dekompensasi
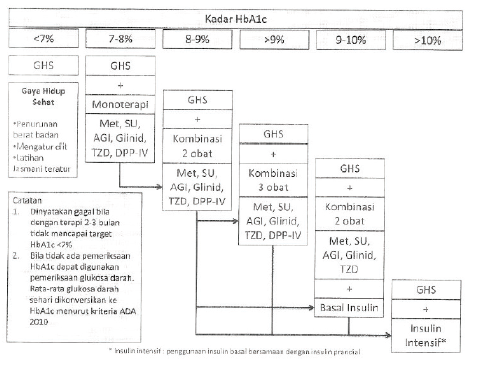
Gambar 3. Algoritma Pengelolaan DM Tipe 2 Berdasarkan Hl A1c
Kriteria pengendalian DM
Untuk mencegah komplikasi kronik, diperlukan pengendalian DM yang baik yang merupakan sasaran terapi. Diabetes dinyatakan terkendali baik bila kadar glukosa darah, A1c dan lipid mencapai target sasaran. Kriteria lengkap dari keberhasilan pengendalian DM ini dapat dilihat pada gambar 4.
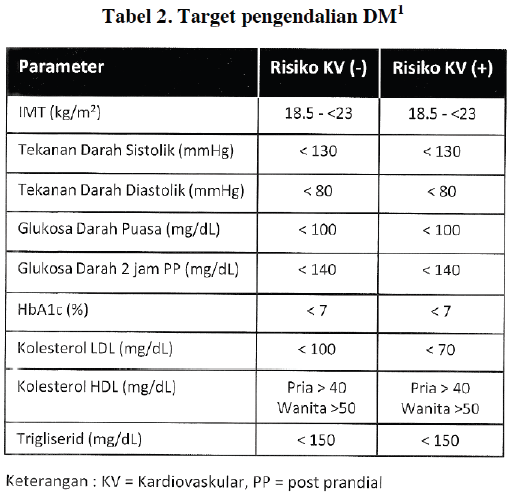
Gambar 4. Tabel Pengendalian DM
Metformin dan DM tipe 2
Sebagai salah satu obat hipoglikemik oral, metformin mempunyai beberapa efek terapi antara lain menurunkan kadar glukosa darah melalui penghambatan produksi glukosa hati dan menurunkan resistensi insulin khususnya di hati dan otot. Metformin tidak meningkatkan kadar insulin plasma. Metformin menurunkan absorbsi glukosa di usus dan meningkatkan sensitivitas insulin melalui efek penngkatan ambilan glukosa di perifer. Studi-studi invivo dan invitro membuktikan efek metformin terhadap fluidity membran palsma, plasticity dari reseptor dan transporter, supresi dari mitochondrial respiratory chain, peningkatan insulin-stimulated receptor phosphorylation dan aktivitas tirosine kinase, stimulasi translokasi GLUT4 transporters, dan efek enzimatik metabolic pathways.
Tatalaksana DM tipe-2 bukan hanya bertujuan untuk kendali glikemik, tetapi juga kendali faktor risiko kardiovaskuler, karena ancaman mortalitas dan morbiditas justru datang dari berbagai komplikasi kronik terebut. Dalam mencapai tujuan ini, Metformin salah satu jenis OHO ternyata bukan hanya berfungsi untuk kendali glikemik, tetapi juga dapat memperbaiki disfungsi endotel, hemostasis, stress oksidatif, resistensi insulin, profil lipid dan redistribusi lemak. Metformin terbukti dapat menurunkan berat badan, memperbaiki sensitivitas insulin, dan mengurangi lemak visceral. Pada penderita perlemakan hati (fatty liver), didapatkan perbaikan dengan penggunaan Metformin. Metformin juga terbukti mempunyai efek protektif terhadap komplikasi makrovaskular. Selain berperan dalam proteksi risiko kardiovaskuler, studi-studi terbaru juga mendapatkan peranan neuroprotektif Metformin dalam memperbaiki fungsi saraf, khususnya spatial memory function dan peranan proteksi Metformin dalam karsinogenesis. Diabetes tipe-2 mempunyai risiko lebih tinggi untuk terkena berbagai macam kanker terutama kanker hati, pankreas, endometrium, kolorektal, payudara, dan kantong kemih. Banyak studi menunjukkan penurunan insiden keganasan pada pasien yang menggunakan Metformin.
Pedoman tatalaksana diabetes mellitus tipe-2 yang terbaru dari the American Diabetes Association/European Association for the Study of Diabetes (ADA/EASD) dan the American Association of Clinical Endocrinologists/American College of Endocrinology (AACE/ACE) merekomendasikan pemberian metformin sebagai monoterapi lini pertama. Rekomendasi ini terutama berdasarkan efek metformin dalam menurunkan kadar glukosa darah, harga relatif murah, efek samping lebih minimal dan tidak meningkatkan berat badan. Posisi Metformin sebagai terapi lini pertama juga diperkuat oleh the United Kingdom Prospective Diabetes Study (UKPDS) yang pada studinya mendapatkan pada kelompok yang diberi Metformin terjadi penurunan risiko mortalitas dan morbiditas. UKPDS juga mendapatkan efikasi Metformin setara dengan sulfonilurea dalam mengendalikan kadar glukosa darah. Ito, dkk., dalam studinya menyimpulkan bahwa metformin juga efektif pada pasien dengan berat badan normal.
KESIMPULAN
Diabetes mellitus tipe-2 masih merupakan masalah kesehatan yang penting, khususnya karena komplikasi kronik yang ditimbulkannya. Tatalaksana diabetes mellitus tipe-2 bukan hanya ditujukan pada kendali glikemik, tetapi juga terhadap proteksi komplikasi kardiovaskuler. Metformin merupakan obat hipoglikemik lini pertama untuk diabetes mellitus tipe-2, karena disamping terbukti efektif dalam kendali glikemik, Metformin juga terbukti mempunyai efek protektif terhadap komplikasi kardiovaskuler, disamping masih mempunyai banyak efek positif lainnya yang sebagian masih dalam tahap penelitian.
Sumber : Suzana Ndraha, Departemen Penyakit Dalam Fakultas Kedokteran Universitas Krida Wacana Jakarta, Vol. 27 No.2, Agustus 2014.